Примером типичной ретгенологической картины при изолированном медиастинальном лимфогранулематозе может служить следующее наблюдение.
Больная У., 30 лет, поступила в клинику 25/IV 1962 г. с диагнозом: опухоль средостения.
При многоосевой рентгеноскопии и на рентгенограммах в двух стандартных проекциях в передне-верхнем средостении слева определяется крупная патологическая тень с удвоенным полициклическим контуром и увеличенными лимфоузлами в корне легкого, более четко вырисовывающимися на боковых и прямых томограммах.
Рентгенологическое заключение медиастинальной формы лимфогранулематоза было подтверждено гистологическим исследованием.
При ретикуло- и лимфосаркомах рентгенологически определяется расширение тени средостения. Парамедиастинальные тени при саркомах имеют неправильные очертания, зазубренность краев. При динамическом исследовании односторонний процесс вскоре становится двусторонним. Очень часто саркома проявляется экссудацией в плевру, прогрессирующим нарастанием синдрома сдавления верхней полой вены, шейным лимфостазом.
Больной К., 27 лет, поступил в клинику 11/VI 1966 г. с подозрением на левосторонний экссудативный плеврит.
Заболел остро 20/V 1966 г., когда на фоне полного благополучия поднялась высокая температура, появились боли в левой половине грудной клетки, сухой кашель, потеря аппетита, выраженная слабость. При рентгенологическом исследовании слева и справа, парамедиастинально определяется интенсивное, неоднородное затемнение без четких границ. Срединная тень неравномерно расширена. Легочный рисунок усилен, выражена фиброзная тяжистость. Тень сердца не дифференцируется из-за массивных изменений в корнях легких и медиастинальном пространстве. Вскоре развился верхний кавасиндром, сочетающийся с шейным лимфостазом и двусторонним хилотораксом. Спустя 5 месяцев от начала заболевания наступила смерть.
На секции выявлена обширная лимфосаркома переднего средостения с прорастанием в крупные сосуды средостения, легкие, перикард и грудную стенку.
Как при лимфогранулематозе, так и саркомах средостения на рентгенограммах в боковой проекции патологическая тень располагается кпереди от корня легкого, диффузно заполняя переднее средостение.
Медиастинальная форма рака легкого имеет отличительные особенности. Расширение тени средостения чаще имеет односторонний характер. Патологическая тень имеет форму полудиска, обращенного к средней части средостения с типичными лучистыми полициклическими контурами.
На томограммах определяются гомогенные тени, муфтообразно охватывающие трахею, бифуркацию, главные бронхи с переходом на противоположную сторону. Характерна деформация бронхов, сужение просвета без изменений слизистой, что хорошо видно при бронхоскопии. Эти данные совпадают с клинико-рентгенологическими исследованиями А. Е. Барановой (1959).
Больной М., 52 лет, поступил в клинику 4/VI 1966 г. с жалобами на кашель с отделением мокроты до 100 см3 в сутки, слабость, недомогание, периодическое повышение температуры до субфебрильных цифр, ноющие боли в поясничной области.
Считает себя больным с марта 1966 г. В течение последних 2 месяцев похудел на 14 кг. Общее состояние средней тяжести. Больной истощен, выраженная одышка в покое. Периферические лимфоузлы не увеличены. Рентгенологически легочные поля эмфизематозные, легочный рисунок усилен, деформирован. Справа в прикорневой зоне от I ребра до диафрагмы — интенсивное негомогенное затемнение без четких границ, сливается с срединной тенью. Правый корень легкого и правый контур сердца не дифференцируются.
На томограммах бронхов правый стволовой бронх неравномерно сужен, верхний его контур неровный, верхне-долевой бронх сужен. В правом корне — крупные лимфоузлы. Во время бронхоскопии слизистая правого стволового бронха отечная, гиперемирована, просвет бронха сужен, угол бифуркации трахеи тупой. Диагностирована медиастинальная форма рака легкого в иноперабельной стадии. 26/VI 1966 г. переведен в больницу по месту жительства.
Дифференциальная диагностика доброкачественных и злокачественных опухолей с помощью рентгенотерапии не нашла широкого применения, что связано с малой радиочувствительностью новообразований средостения (И. А. Переслегин, 1959).
Для распознавания злокачественных опухолей в последние годы нашло значительное распространение использование медиастиноскопии (Б. К. Осипов, В. Л. Маневич, 1965; Reynders, 1963; Fiynn с соавт., 1967, и др.).
Диагностика патоморфологической сущности представляет большие трудности. В зарубежной литературе этот вид диагностики известен под названием «этиопатогенетический диагноз» (Воrek, Teichmann, 1960). Распознаванию патоморфологии патологической тени придается большое значение (Б. Я. Лукьянченко, 1958; Б. К. Осипов, 1960; Е. А. Немиро, 1962, и мн. др.).
Наши данные, полученные при использовании диагностического пневмоторакса, со всей убедительностью показали значение последнего в дифференциальной диагностике нейрогенных опухолей с новообразованиями другой гистоморфологической структуры. Отсутствие изменений в положении и форме опухоли, обладающей четкими контурами и исходящей из заднего средостения, на фоне большого диагностического аневмоторакса, несомненно, свидетельствует о нейрогенной природе опухоли. Если патологическая тень смещается под влиянием диагностического пневмоторакса, то диагноз нейрогенной опухоли исключается.
Больной Р., 22 лет, поступил в клинику 24/1 1964 г. с диагнозом: опухоль заднего средостения. Жалобы на ноющие боли в грудной клетке, усиливающиеся после физической нагрузки, общую слабость.
Болеет около 8 лет. В 1956 г. рентгенологически выше корня левого легкого была обнаружена патологическая тень, трактовавшаяся как туберкулезный бронхоаденит. До 1963 г. систематически получал противотуберкулезное лечение, не оказавшее положительного эффекта, в связи с чем диагноз туберкулеза легких был исключен. Общее состояние больного хорошее. При рентгенологическом исследовании слева в области задне-среднего средостения определяется овальной формы интенсивное однородное образование размером 6x3 см, с четкими верхне-наружными контурами. Заподозрена нейрогенная опухоль средостения. С дифференциально-диагностической целью 23/1 1964 г. наложен большой (4000 см) диагностический левосторонний пневмоторакс. На пневмотораксграмме виден полный коллапс левого легкого. Сердечнососудистая тень смещена вправо. Патологическая тень, локализующаяся в задне-верхнем средостении, также заметно сместилась вправо, так что только левый край этого тенеобразования несколько выступал из-за левого края позвоночника. На основании того, что патологическая медиастинальная тень изменила свою форму и положение под влиянием максимального пневмоторакса, диагностирована тонкостенная киста задне-верхнего средостения.
На операции 10/IIП 1964 г. диагноз подтвержден; при гистологическом исследовании стенки кисты установлена зрелая тератома. Выздоровление.

Особенно сложно распознать патоморфологическую сущность редких опухолей средостения — фибромы, хондромы и др.
Диагноз целомических кист перикарда ряда больных можно установить (И. И. Неймарк, 1963; И. Д. Кузнецов с соавт., 1967), учитывая характерное расположение кист в перйкардио-диафрагмальном углу, наличие передаточной пульсации, изменение формы и положения при диагностическом пневмомедиастинуме или пневмотораксе. Накопление материалов по патоморфологической диагностике опухолей и кист средостения, особенно данных функциональной рентгенодиагностики, позволило более достоверно оценить полученные симптомы. Определенное значение придается чрескожной азигографии и флебографии системы верхней полой вены. В качестве примера приводим одно из наших наблюдений.
Больная Ж., 39 лет, поступила в клинику 13/1 1964 г. с диагнозом: опухоль заднего средостения.
Месяц назад появились боли в левой подлопаточной области, сухой кашель. Общее состояние больной удовлетворительное. Периферические лимфоузлы не увеличены. Рентгенологически слева в задне-верхнем средостении определяется интенсивное, четко очерченное тенеобразование, размером 12X8 см. На томограммах изменений в трахее и бронхах не выявлено, патологическая тень однородная. На пневмомедиастинограмме видна полоска газа по наружному контуру дополнительной тени. Для определения вовлечения в патологический процесс непарной и полунепарной вен произведена чрезреберная азиго-гемиазигография. На рентгенограмме видна контрастированная вена X ребра и равномерно выполненная контрастным веществом вена, впадающая в верхнюю полую вену на уровне IV грудного позвонка.
Слева заполнены контрастным веществом вены VIII—IX и X межреберных промежутков. Полунепарная вена конграстирована на протяжении от XI до VIII грудного позвонка. Кроме того, выявлен рефлюкс в поясничные вены. Заполнение контрастным веществом трех межреберных вен слева и рефлюкс в поясничные вены наводили на мысль о значительном сдавлении полунепарной вены опухолью. Во время операции выявлена больших размеров опухоль заднего средостения, прорастающая крупные венозные стволы и ткань легкого. Опухоль оказалась неоперабельной.
Гистологическое исследование удаленного кусочка опухоли позволило установить ганглионевробластому. После заживления раны больную выписали для химиотерапии.
Ценные данные для определения операбельности могут быть получены при контрастном исследовании системы верхней полой вены. К достоверным симптомам иноперабельности следует отнести следующие: 1) эктазия верхней полой и безымянных вен при наличии сужения ее устья; 2) наличие дефектов заполнения верхней полой вены; 3) развитие большой сети коллатеральных венозных стволов с наличием рефлюксов контрастного вещества в интрамаммарные и другие вены.
Больной Р., 59 лет, поступил в клинику 9/V 1964 г. с диагнозом: опухоль правого легкого.
Около 2 месяцев назад появились давящие боли в грудной клетке, одышка. Состояние прогрессивно ухудшалось, быстро нарастали явления кавасиндрома. Рентгенологически: легочные поля без патологических изменений. Справа от I до III ребра, примыкая к срединной тени, определяется интенсивное, гомогенное, с четкими овальными контурами образование, локализующееся в передне-верхнем средостении справа.
Для решения вопроса об операбельности медиастинальной опухоли 28/V 1964 г. произведена верхняя каваграфия. На каваграмме четко определяется дефект наполнения верхней полой вены, что свидетельствует о прорастании ее опухолью. Больной признан ияоперабельным. Назначена химиотерапия.
Одной из разновидностей каваграфических данных у больных со злокачественными медиастинальными опухолями является следующее наше наблюдение.
Больная Ш., 22 лет, поступила в клинику 10/VII 1965 г. с подозрением на загрудинный зоб.
Жалобы на давящие боли за грудиной, выраженную одышку даже при небольшом физическом напряжении, при ходьбе. Считала себя больной около 3 месяцев. Общее состояние удовлетворительное. Обращает внимание одутловатость лица, шеи, расширенная подкожная венозная сеть в области верхней половины тела. Кожные покровы и видимые слизистые цианотичны. При рентгенологическом исследовании определяется справа от купола плевры до III ребра интенсивное, гомогенное затемнение, тесно сливающееся со срединной тенью. Патологическая тень бугристая, оттесняет трахею и пищевод влево и кзади. На каваграмме видно резкое расширение луковицы правой подключичной вены с отходящими от нее в большом количестве коллатералями. Правая безымянная и верхняя полая вены значительно истончены, деформированы, слабо контрастируются. По наружному контуру тенеобразования прослеживается обходная сосудистая коллатераль, соединяющая луковицу подключичной вены с проксимальным отделом верхней полой вены. Слева четко видна хорошо контрастированная безымянная вена с ровными контурами, диаметром до 1 см. Диагноз: злокачественная опухоль передне-верхнего средостения, сдавливающая верхнюю полую вену.
На операции 16/VII 1965 г. выявлена больших размеров (18X14 см) опухоль, исходящая из верхних межреберно-позвоночных отделов, распространяющаяся на переднее средостение, резко сдавливая верхнюю полую вену. С некоторыми техническими трудностями медиастинальная опухоль удалена. Сразу же заполнилась кровью верхняя полая вена и заняла свое нормальное положение. Гистологически удаленная опухоль представляет собой нейросаркому.
Больная выписана с улучшением, однако спустя 7 месяцев после операции погибла от рецидива и метастазов опухоли.
Успешная клинико-рентгенологическая диагностика опухолей и кист средостения стала возможной благодаря внедрению дополнительных дифференциально-диагностических методов рентгенодиагностики.
К.Т. Овнатанян, В.М. Кравец
В этой статье мы продолжим описание наиболее распространенных диагнозов, которые ставят пациентам по результатам, которые дает флюорография.
Очаговая тень (очаги)
Очаговые тени, или же очаги — это разновидность затемнений легочного поля. Очаговые тени являются довольно распространенным симптомом. По свойствам очагов, их локализации, сочетании с другими рентгенологическими признаками удается с точностью установить диагноз. Иногда только рентгенологический метод может дать окончательный ответ в пользу того или иного заболевания.
Очаговыми тенями называют тени размерами до 1 см. Расположение таких теней в средних и нижних отделах легких чаще говорит о наличии очаговой пневмонии. Если такие тени обнаружены и в заключении добавлено «усиление легочного рисунка», «слияние теней» и «неровные края» — это верный признак активного воспалительного процесса. Когда же очаги плотные и более ровные — происходит затихание воспаления.
Если очаговые тени обнаружены в верхних отделах легких, то это более типично для туберкулеза. Поэтому такое заключение всегда значит, что вам стоит обратиться к врачу для уточнения состояния.
Кальцинаты
Кальцинаты — тени округлой формы, по плотности сравнимые с костной тканью. Часто за кальцинат может быть принята костная мозоль ребра. Но какова бы ни была природа образования, особого значения ни для врача, ни для пациента оно не имеет. Дело в том, что наш организм при нормальном иммунитете способен бороться с инфекцией. Также он может «изолироваться» от нее, и кальцинаты являются этому доказательством.
Чаще всего кальцинаты образуются в месте воспалительного процесса, вызванного микобактерией туберкулеза. Таким образом, бактерия оказывается «похоронена» под слоями солей кальция. Подобным образом может быть изолирован очаг при пневмонии, глистной инвазии, при попадании инородного тела. Если кальцинатов много, то наверное у человека был близкий контакт с больным туберкулезом, но заболевание не развилось. Итак, наличие кальцинатов в легких не должно вызывать опасений.
Спайки, плевроапикальные наслоения
Говоря о спайках, имеется в виду состояние плевры — оболочки легких. Спайки являются соединительнотканными структурами, возникшими после воспаления. Спайки возникают с той же целью, что и кальцинаты (изолировать участок воспаления от здоровых тканей). Как правило, наличие спаек не требует никакого вмешательства и лечения. Лишь в некоторых случаях при спаечном процессе наблюдаются болевые ощущения, тогда, безусловно, стоит обратиться за медицинской помощью.
Плевроапикальные наслоения — это утолщения плевры верхушек легких. Это свидетельствует о перенесенном воспалительном процессе (чаще туберкулезной инфекции) в плевре. И если врача ничего не насторожило, то повода для беспокойства нет.
Синус свободен или запаян
Синусы плевры — это полости, образованные складками плевры. Как правило, в полноценном описании снимка, указывается и состояние синусов. В норме — они свободны. При некоторых состояниях может наблюдаться выпот (скопление жидкости в синусах), его наличие однозначно требует внимания. Если же в описании указано, что синус запаян, то речь идет о наличии спаек, о них мы говорили выше. Чаще всего запаянный синус — следствие перенесенного плеврита, травмы и т.п. При отсутствии других симптомов, состояние не вызывает опасения.
Тень средостения расширена/смещена
Особое внимание обращается на тень средостения. Средостение — это пространство между легкими. К органам средостения относится сердце, аорта, трахея, пищевод, вилочковая железа, лимфатические узлы и сосуды. Расширение тени средостения, как правило, происходит за счет увеличения сердца. Это расширение чаще всего бывает односторонним, что определяется увеличением левых или правых отделов сердца.
Важно помнить, что флюорография никогда не даст верную оценку состоянию сердца. Положение сердца в норме может значительно колебаться, в зависимости от телосложения человека. Поэтому то, что показывает флюорография и кажется смещением сердца влево, может быть нормой для невысокого полного человека. И наоборот, вертикальное или даже «каплевидное» сердце — возможный вариант нормы для высокого худого человека.
При наличии гипертонической болезни, в большинстве случаев, в описании флюорограммы будет звучать «расширение средостения влево», «расширение сердца влево» или просто «расширение». Реже наблюдается равномерное расширение средостения, это указывает на возможное присутствие миокардита, сердечной недостаточности или других заболеваний. Но стоит подчеркнуть, что существенного диагностического значения для кардиологов данные заключения не имеют.
Смещение средостения на флюорограмме наблюдается при увеличении давления с одной стороны. Чаще всего это наблюдается при асимметричном скоплении жидкости или воздуха в плевральной полости, при крупных новообразованиях в ткани легких. Такое состояние требуют максимально быстрой коррекции, так как сердце очень чувствительно к грубым смещениям, то есть в данном случае необходимо срочное обращение к специалисту.
Заключение
Несмотря на достаточно высокую степень погрешности флюорографии, нельзя не признать эффективность этого метода в диагностике туберкулеза и рака легких. И как бы нас не раздражали порой необъяснимые требования прохождения флюорографии на работе, в институте или где-либо, отказываться от нее не стоит. Только благодаря массовой флюорографии удается выявлять новые случаи туберкулеза, тем более что обследование проводится бесплатно.
Особую актуальность флюорография имеет у нас в Украине, где с 1995 года объявлена эпидемия туберкулеза. В таких неблагоприятных эпидемиологических условиях все мы находимся в группе риска, но, в первую очередь, это люди с иммунодефицитами, хроническими заболеваниями легких, курильщики, и, к сожалению, дети. Занимая лидирующие мировые позиции по табакокурению, мы довольно редко соотносим этот факт с туберкулезом, а зря. Курение, несомненно, вносит свой вклад в поддержку и развитие эпидемии туберкулеза, ослабляя, в первую очередь, дыхательную систему нашего организма.
Подводя итоги, скажем, что ежегодная флюорография может оградить вас от смертельно опасных болезней. Так как вовремя обнаруженный туберкулез или рак легких — единственный шанс на выживание при этих заболеваниях.
Большая часть объемных образований верхнего средостения, обнаруживаемых при рентгенографии и компьютерной томографии средостения, происходит из ткани щитовидной железы и является зобами. Более 99,9% всех локализаций зоба – верхнее средостение, и только 0,1% составляют другие (атипичные) локализации. Могут также быть обнаружены: лимфомы, бронхогенные кисты и опухоли плевры (мезотелиома).
Классификация зобов по отношению к средостению при КТ следующая: выделяют внутригрудной зоб, который полностью располагается за грудиной (ретростернально), не пальпируется над incisura jugularis; загрудинный зоб, расположенный частично ретростернально, а частично – на шее; «ныряющий» зоб, полностью расположенный на шее, нижний край которого опускается ниже incisura jugularis только при совершении глотательного движения.
Схематичное деление верхнего средостения на отделы при компьютерной томографии. Так, условная линия, проведенная параллельно горизонтали на уровне рукояточного сустава грудины, отграничивает верхнее средостение снизу; верхней границей средостения условно считается верхняя апертура грудной клетки. Переднее верхнее средостение условно включает в себя ретростернальную область, заднее верхнее – позвоночный столб, паравертебральную клетчатку; среднее верхнее – ткани и органы между двумя данными отделами.

Условное деление верхнего средостения на рентгенограммах
Условное деление верхнего средостения на рентгенограммах.
Клиническая картина зоба
В большинстве случаев зобы являются коллоидными, гормонально неактивными, и не провоцируют развитие симптомов тиреотоксикоза. При значительных размерах зоба он может провоцировать возникновение дисфагии (нарушение глотания) вследствие сдавления пищевода, а также нарушения дыхания. Может также наблюдаться клиническая картина, характерная для воспаления (изменения в анализах крови), но чаще зобы протекают без каких-либо симптомов.
Признаки зоба на рентгенограммах средостения
Основной признак зоба на рентгенограмме – расширение тени средостения в одну либо в обе стороны. Зоб вызывает смещение просветления трахеи на рентгеновском снимке, а также его сужение. Вместе с трахеей отклоняется и пищевод (что можно обнаружить при рентгеноскопии средостения после перорального приема контраста – взвеси сульфата бария). В структуре тени при зобе могут быть обнаружены просветления (при некрозах и абсцедировании), а также плотные объекты (петрификаты). Обызвествления в структуре зоба могут быть признаком его озлокачествления.
При выявлении расширения тени верхнего средостения на рентгеновских снимках грудной клетки показано проведение рентгеноскопии и рентгеновской компьютерной томографии средостения. При рентгеноскопии средостения тень смещается при глотательных движениях – если этого не происходит, значит, искомое образование находится в легких либо в плевре (в грудной стенке), но не в средостении. Пульсация образования в средостении может быть характерна для зоба.
Методом визуализации функционально активной паренхимы щитовидной железы является сцинтиграфия. Радиоизотопное исследование позволяет визуализировать участки пониженного либо повышенного накопления радиофармпрепарата и дать наглядную картину зоба.
Дифференциальная диагностика образований верхнего средостения
Кроме зобов в верхнем средостении также могут быть обнаружены бронхогенные кисты (более половины всех бронхогенных кист локализуются в верхнем средостении), а также опухоли из нервной ткани (невриномы и нейросаркомы), опухоли плевры (мезотелиома) и опухоли лиматических узлов.
Так, плавный переход контура тени пристеночно расположенного образования вблизи тени позвоночника может быть характерен для нейрогенной опухоли. Если тень прилежит к внутренней поверхности грудной стенки, можно заподозрить мезотелиому, опухоль мягких тканей грудной стенки, или (реже) невриному из межреберных нервов.

КТ. Выявлено образование верхнего средостения, расположенное частично за рукояткой грудины, прилежащее к стенке трахеи спереди и сбоку, не имеющее признаков инвазивного роста. Видно, что образование не связано с щитовидной железой (располагается отдельно от нее и отделено «полоской» жировой ткани)

При компьютерной томографии средостения у пациента выявлено увеличение левой доли щитовидной железы за счет зобной трансформации (увеличенная доля отмечена стрелками на изображениях)
22.02.2017
При исследовании в прямой проекции органы средостения образуют интенсивную, так называемую срединную тень, представленную в основ ном сердцем и крупными сосудами, которые проекционно перекрывают остальные органы.
Прямая проекция. При исследовании в прямой проекции органы средостения образуют интенсивную, так называемую срединную тень, представленную в основ ном сердцем и крупными сосудами, которые проекционно перекрывают остальные органы.
Тень средостения отграничена с боков легкими, снизу она сливается с медиальными отделами куполов диафрагмы, в верху заметно суживается и плавно переходит непосредственно в область шеи. Наружные контуры тени средостения четко отграничены от легких, они более выпуклые на уровне краеобразующих контуро сердца и несколько выпрямлены области сосудистого пучка, особенно справа при краеобразующем расположении ерхней полой ены. Отходящие кнаружи и к верху от верхнего полюса сосудистого пучка плечеголовной ствол справа и подключичная артерия и вена слева образуют ясно очерченные тени с несколько согнутыми контурами, которые теряют дифференцированное изображение на уровне грудинных концов ключиц.
Верхний отдел средостения выглядит менее интенсивным и однородным, так как срединно проецируется трахея, образующая продольно расположенную светлую полосу, шириной около 1,5-2 см.
Лимфатические узлы средостения в норме не дают дифференцированного изображения. Они видны лишь при их увеличении (рис. 230), кальцинации или при контрастировании (лимфография).
Форма и размеры срединной тени в значительной мере зависят от возрастных и конституциональных особенностей, фазы дыхания и положения исследуемого. У лиц астенического телосложения средостение уже и длиннее, у гиперстеников - шире и короче, чем у нормостеников. Средостение изменяет форму и размеры при разных фазах дыхания и перемене положения тела: на вдохе отмечается умеренное уменьшение поперечного размера средостения, при выдохе - некоторое расширение его.
При дыхании срединная тень, изменяя свой поперечный размер, не совершает заметных боковых смещений. Боковые толчкообразные смещения срединной тени при быстром и глубоком вдохе - один из признаков нарушения бронхиальной проходимости.
При исследовании горизонтальном положении поперечный размер средостения больше, чем вертикальном. При наклоне туловища и исследовании на боку наблюдается боковое смещение средостения до 2-3 см.
Это следует иметь в виду при определении глубины томографического среза в боковой проекции. Достаточная смещаемость средостения свидетельствует об отсутствии сращений и прорастания опухолью средостения.
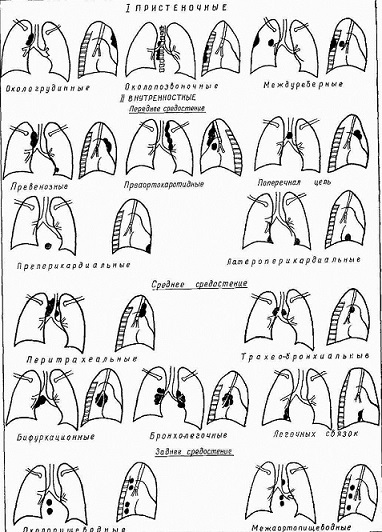
Рис. 230. Схематическое изображение топографии увеличенных внутригрудных лимфатических узлов.
Боковая проекция. При исследовании в боковой проекции органы средостения вследствие меньшего проекционного наслоения и естественной контрастности видны более отчетливо, чем в прямой проекции. В этой проекции четко видны границы средостения: спереди - грудина, сзади - грудные поз онки, снизу - диафрагма, сверху - верхнее отверстие грудной клетки.
Рентгенологически при исследовании в боковой проекции можно пров ести границы соответственно условному делению средостения на переднее, среднее, заднее, верхнее и нижнее.
Разделение средостения на указанные отделы осуществляют проведением двух фронтальных плоскостей соответственно передней и задней стенке трахеи и одной горизонтальной - книзу от раздвоения трахеи.
Такое подразделение средостения имеет практическое значение при дифференциальной диагностике различных патологических процессов, так как уточнение локализации выявляемых образований суживает круг заболеваний, которые необходимо учитывать в каждом конкретном случае.
Переднее средостение в рентгеновском изображении проецируется между задней пов ерхностью грудины и вертикалью, проведенной по передней стенке трахеи. В верхнем отделе его у взрослых видна тень восходящей аорты, передний контур которой несколько выбухает кпереди, четко очерчен, направлен кверху и кзади и переходит в тень дуги аорты. У детей кпереди от восходящей аорты расположена вилочковая железа. На переднее средостение кпереди от восходящей аорты проецируются переднекраевые отделы обоих легких, в связи с чем прозрачность его увеличивается. Участок просв етления треугольной формы, отграниченный спереди грудиной, снизу сердцем, сзади - восходящей аортой, называют ретростернальным пространством. На фоне его прослеживаются сосуды передних сегментов верхних долей. Высокую прозрачность ретростернального пространств а следует учитывать при распознавании патологических процессов переднего средостения, так как даже массивные патологические образования (увеличенные преваскулярные лимфатические узлы, опухоли и кисты средостения) могут давать тени небольшой интенсивности в результате «ослабляющего» эффекта проецирующейся воздушной легочной ткани.
Нижний отдел переднего средостения занят тенью сердца, на фоне которого проецируются сосуды средней доли и язычковых сегментов.
Среднее средостение в верхнем отделе имеет неоднородную структуру, в следств ие четкого изображения в воздушного столба трахеи, книзу от которой на средостение проецируются тени корней легких. Нижний отдел среднего средостения так же занят сердцем. В заднем сердечно-диафрагмальном углу идна тень нижней полой вены.
Заднее средостение проецируется между задней стенкой трахеи и передней поверхностью тел грудных позвонков. В рентгеновском изображении оно имеет вид продольно расположенной полосы просветления, на фоне которой у лиц пожилого возраста видна вертикально расположенная тень нисходящей аорты шириною около 2,5-3 см. Интенсивность тени аорты постепенно уменьшается книзу.
Верхний отдел заднего средостения перекрыт мышцами верхнего плечевого пояса и лопатками, в силу чего он имеет пониженную прозрачность.
В результате проекционного суммирования тени лопатки и аорты (на уровне перехода дуги нисходящую аорту) часто определяется треугольной формы интенсивная однородная тень с четким передним контуром, соответственно задней стенке трахеи, и менее четким и выпуклым верхним контуром дуги аорты. Иногда эту тень, обусловленную указанными анатомическими образованиями, ошибочно принимают за увеличение лимфатических узлов или опухоль заднего средостения.
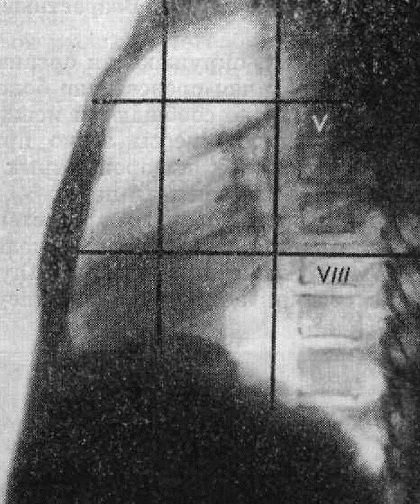
Рис. 231. Схематическое деление средостения на рентгенограмме в боков ой проекции (по Thwing).
Нижний отдел заднего средостения, отграниченный сердцем, диафрагмой и позвонками, имеет большую прозрачность и носит название ретрокардиального пространства. На фоне последнего проецируются сосуды основных сегментов легких.
В норме прозрачность ретростернального и ретрокардиального пространств в нижнем его отделе почти одинаков а. Полное или частичное затемнение ретростернального и ретрокардиального пространств, а также появление дополнительных теней на уровне органов средостения(сердце, аорта, трахея) свидетельствуют о наличии патологического процесса. Таким образом, оптимальной для рентгенологического изучения средостения является боковая проекция.
Thwining (1939) предложил еще более детальное деление средостенияна 9 частей. Это схематическое деление достигают путем проведения двух вертикальных линий во фронтальной и двух - горизонтальной плоскостях (рис. 231).
Границу между передним и средним средостением проводят по вертикальной линии, соединяющей грудино-ключичный сустав и передний отдел диафрагмы месте его проекционного пересечения с пле рой косой щели. Заднее средостение отделяется от среднего фронтальной плоскостью, проходящей несколько кзади от трахеи. Разграничительная линия между верхним и средним средостением проходит горизонтальной плоскости на уровне тела V грудного позвонка, а между средним и нижним - по горизонтали, проводимой на уровне тела VIII или IX грудного позвонка.
Рентгеноанатомия органов средостения: сердца и крупных сосудов, трахеи и главных бронхов, пищевода и вилочковой железы представлена в соответствующих разделах руководства.
Теги: средостение, срединная тень, лимфатические узлы, укладка, боковая проекция
Начало активности (дата): 22.02.2017 12:36:00
Кем создан (ID): 645
Ключевые слова: средостение, срединная тень, лимфатические узлы, укладка
Позволяет выявить не только тонкости патологических процессов в грудной клетке, но и изучить влияние заболевания на окружающие ткани (в пределах разрезающей способности метода).
При анализе рентген-снимка необходимо понимать, что изображение сформировано расходящимися пучками x-лучей, поэтому полученные размеры объектов не соответствуют действительным. Вследствие этого специалисты лучевой диагностики анализируют обширный перечень затемнений, просветлений и других рентгенологических симптомов, прежде чем выдать заключение.
Как правильно расшифровать рентген легких
Чтобы расшифровка рентгена легких получилась правильной, следует создать алгоритм анализа.
В классических случаях специалисты изучают следующие особенности снимка:
- качество выполнения;
- теневую картину органов грудной клетки (легочные поля, мягкие ткани, костную систему, расположение диафрагмы, органы средостения).
Оценка качества предполагает выявление особенностей укладки и режима, которые могут повлиять на трактовку рентгенологической картины:
- Несимметричное положение тела. Оно оценивается по расположению грудино-ключичных сочленений. Если его не учитывать, можно выявить ротацию позвонков грудного отдела, но это будет неверно.
- Жесткость или мягкость изображения.
- Дополнительные тени (артефакты).
- Наличие сопутствующих заболеваний влияющих на грудную клетку.
- Полноту охвата (нормальный снимок легких должен включать верхушки легочных полей вверху и реберно-диафрагмальные синусы снизу).
- На правильном снимке легких лопатки должны располагаться кнаружи от грудной клетки, иначе они будут создавать искажения при оценке интенсивности рентгенологических симптомов (просветления и затемнения).
- Четкость определяется по наличию одноконтурных изображений передних отрезков ребер. Если наблюдается динамическая нерезкость их контуров, очевидно, что пациент дышал при экспозиции.
- Контраст рентгенограммы определяется наличием цветовых оттенков черного и белого. То есть при расшифровке необходимо сравнить интенсивность анатомических структур, дающих затемнение, с теми, которые создают просветление (легочные поля). Разница между оттенками свидетельствует об уровне контрастности.
Необходимо также учитывать возможные искажения изображения при исследовании человека под различным направлением рентгеновских лучей (см. рисунок).
Рисунок: искаженное изображение шара при исследовании прямым лучом (а) и при косом расположении приемника (б)
Протокол описания рентгенограммы легких врачом
Начинается протокол расшифровки снимка органов грудной клетки описанием: «на представленной рентгенограмме ОГК в прямой проекции ». Прямая (задне-передняя или передне-задняя) проекция предполагает выполнение рентгенограммы при стоянии пациента лицом или спиной к лучевой трубке с центральным ходом лучей.
Дальше продолжаем описание: «в легких без видимых очаговых и инфильтративных теней ». Это стандартная фраза свидетельствуют об отсутствии дополнительных теней, вызванных патологическими состояниями. Очаговые тени возникают при:
- опухолях;
- профессиональных заболеваниях (силикоз, талькоз, асбестоз).
Инфильтративные затемнения свидетельствуют о заболеваниях, сопровождающихся воспалительными изменениями легких. К ним можно отнести:
- пневмонию;
- отек;
- глистные инвазии.
Легочной рисунок не деформирован, четкий – такая фраза свидетельствует об отсутствии нарушений со стороны кровоснабжения, а также патогенетических механизмов, обуславливающих деформацию сосудов:
- нарушения циркуляции по малому и большому кругу;
- полостные и кистозные рентгенонегативные образования;
- застойные явления.
Корни легких структурны, не расширены – данное описание снимка ОГК свидетельствует о том, что в области корней врач-рентгенолог не видит дополнительных теней, способных изменить ход легочной артерии, увеличить лимфатические узлы средостения.
Малоструктурность и деформация корней легких наблюдается при:
- саркоидозе;
- увеличении лимфатических узлов;
- опухолях средостения;
- застое в малом круге кровообращения.
Если тень средостения без особенностей , значит, врач не выявил дополнительных образований, выходящих из-за грудины.
Отсутствие «плюс теней» на прямом рентген-снимке легких не означает отсутствие опухолей. Следует понимать, что рентгеновское изображение является суммирующим и формируется на основе интенсивности многих анатомических структур, которые накладываются друг на друга. Если опухоль небольших размеров и не из костной структуры, она перекрывается не только грудиной, но и сердцем. В такой ситуации выявить ее нельзя даже на боковом снимке.
Диафрагма не изменена, реберно-диафрагмальные синусы свободны – финальный этап описательной части расшифровки рентген-снимка легких.
Остается лишь заключение: «в легких без видимой патологии ».
Выше мы привели подробное описание рентгенограммы легких в норме, чтобы читатели имели представление о том, что врач видит на снимке и на чем базируется протокол его заключения.
Ниже расположен пример расшифровки при наличии у пациента опухоли легких.
Описание рентгена легких при опухоли
 Схематическое изображение узла в сегменте S3 левого легкого
Схематическое изображение узла в сегменте S3 левого легкого На обзорной р-грамме органов грудной клетки визуализируется узловое образование в верхней доле левого легкого (сегмент S3) на фоне деформированного легочного рисунка около 3 см в диаметре полигональной формы с волнистыми четкими контурами. От узла прослеживается дорожка к левому корню и тяжи к междолевой плевре. По структуре образование неоднородно, что обусловлено наличием очагов распада. Корни структурны, правый несколько расширен, вероятно, за счет увеличенных лимфатических узлов. Сердечная тень без особенностей. Синусы свободны, диафрагма не изменена.
Заключение: рентген картина периферического рака в S3 левого легкого.
Таким образом, чтобы расшифровать рентгенограмму грудной клетки, врачу-рентгенологу приходится анализировать множество симптомов и воссоединять их в единую картину, которая приводит к формированию окончательного заключения.
Особенности анализа легочных полей
Правильный анализ легочных полей создает возможности для выявления множества патологических изменений. Отсутствие затемнений и просветлений еще не исключает заболеваний легких. Тем не менее для грамотной расшифровки снимка органов грудной клетки (ОГК) врач должен знать многочисленные анатомические составляющие рентген-симптома «легочное поле».
Особенности анализа легочных полей на рентгенограмме:
- правое поле широкое и короткое, левое – длинное и узкое;
- срединная тень физиологически расширена влево за счет сердца;
- для правильного описания легочные поля разделяют на 3 пояса: нижний, средний и верхний. Аналогично можно выделить 3 зоны: внутреннюю, среднюю и наружную;
- степень прозрачности определяется воздухо- и кровенаполнением, а также объемом паренхиматозной ткани легкого;
- на интенсивность влияет наложение структур мягких тканей;
- у женщин изображение может перекрываться молочными железами;
- индивидуальность и сложность хода легочного рисунка требует высокой квалификации врача;
- в норме легочная плевра не прослеживается. Ее утолщение наблюдается при воспалениях или росте опухоли. Более четко плевральные листы визуализируются на боковой рентгенограмме;
- каждая доля состоит из сегментов. Их выделяют на основе особого строения бронхососудистого пучка, который ветвится в каждой доле отдельно. В правом легком – 10 сегментов, в левом – 9.

Таким образом, расшифровка рентгена легких – это сложное занятие, требующее обширных знаний и длительного практического опыта. Если у вас есть рентгенограмма, которую необходимо описать, обращайтесь к нашим врачам-рентгенологам. Будем рады помочь!
